前回は、SARS-CoV-2に対する細胞性免疫について少し学習できましたので、今回は液性免疫:中和抗体についてです。
Up To Date ”Coronavirus disease 2019 (COVID-19): Epidemiology, virology, clinical features, diagnosis, and prevention”
の<免疫と再感染のリスク>について述べられている段落で紹介されている香港の文献で、
「COVID-19から回復した患者23例の研究で、nucleocapsid(ウイルス粒子の中心にある核酸とそれを取り囲むカプシド)とウイルス膜表面のスパイク蛋白のRBD(receptor binding domain)に対する抗体をELISA法で定量的に解析したところ、症状発症時から14日間で抗体が検出された。ELISAで検出された抗体はウイルスの中和に相関した。」
という記事がありましたので、そちらの原著論文を読んでみることにしました。
(2020年5月3日 追記)
なお、現在日本や各国で行われている大規模な抗体検査の多くはイムノクロマト法による抗体検査です。
今回の文献のELISA法とは異なりますので追記しておきます。
【著者】:Kelvin Kai-Wang To, et al.
【Journal】:Lancet Infect Dis. 2020 Mar 23. doi: 10.1016/S1473-3099(20)30196-1
<対象>
・2020年1月22日から3月12日までの期間、香港に2施設で治療された30症例中の23例。
・男性13例、女性10例
・重症例10例、中等症10例
・年齢中央値:62歳(37-75歳)
・発症から入院まで中央値4日間(0-13日間)
<臨床検査>
・胸部レントゲンで異常を認めたものは15例(65%)、CT検査では17例(74%)にすりガラス陰影を認めた。
・SARS-CoV-2 RNAは血液中に認めたものは5例(22%);viremiaは少数、肛門からの検体採取で4例。中等症と重症とで検出率に有意差なし。尿検査では検出無し。
・3例(13%)では唾液サンプル中からウイルスRNAの検出なし。
・中咽頭後壁からの検体が症状発症時から1週間以内が最も検出率が高く、時間の経過と共に検出率は徐々に下降していった。
・生存症例21例の内、7例(33%)が症状発症から20日以上経ってもウイルスRNAが検出された。長期間のウイルス検出と重症度は統計学的相関を認めず (p=0·35)。
→(感想)これら症例でも中和抗体は完成していたのか?
<抗体検査のResult>
・23症例から108の血液サンプルを得た(中央値 4.7サンプル/人)
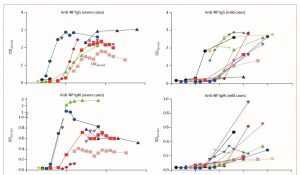
・NP(nucleocapsid)またはRBD(スパイク蛋白のreceptor binding domain)に対するIgG、IgM抗体の上昇は多くの症例で症状出現後10日以上で検出された。
・抗RBD抗体と抗N抗体の血性陽性のonsetを比較すると、IgG、IgMともに、抗NP抗体に比べて抗RBD抗体の方がより早期に検出されていた。
→(感想)抗RBD抗体が細胞表面タンパクに対する抗体だから先んじて上昇したものか。
Kelvin Kai-Wang To, et al. Temporal profiles of viral load in posterior oropharyngeal saliva samples and serum antibody responses during infection by SARS-CoV-2: an observational cohort study. Lancet Infect Dis. 2020 Mar 23. doi: 10.1016 より一部改変して引用
・IgGとIgMで血性陽性化のonsetを比べてみると、抗NP抗体も抗RBD抗体も、IgGの方がIgMより早期に陽性化していた。
より詳しくみると、抗NP抗体に関してはIgGが先に上昇したのが6例に対し、IgMが先に上昇したものは1例。抗RBD抗体に関してはIgGが先に上昇したのが13例に対し、IgMが先に上昇したものが1例。
→(感想)IgM、IgGの抗体価の組み合わせによる感染時期の解釈が、この新型コロナウイルス感染症では一般的な感染症(例えばマイコプラズマ感染症など)とは異なる可能性がある。この点は抗体検査が現実に実施され始める時に、きちんと共通した解釈が求められると思います。今後のエビデンスの集積を待つこととし、知見が得られましたらまた御提示いたします。
・16症例に関して、症状発症時から14日以上では抗NP IgG抗体の陽性率94%、抗NP IgM抗体の陽性率88%、抗RBD IgG抗体の陽性率100%、抗RBD IgM抗体の陽性率94%であった。
<考察>
・IgGがIgMより早期に上昇するのは、この研究のELISA法のセッティングでIgMの検出の感度に問題があるかもしれないと述べられていました。
・ 基礎疾患を持つ患者においては抗RBD IgG抗体は低いレベルであったと考察されており、重症化しやすいとされる患者群における更なる解析が望まれます。
・以前のSARS-CoV感染症の時にはウイルス量が致死率に相関するとの報告がありましたが、今回の文献では重症群では中等症群に比べて ウイルス量の中央値は1 log10の差があるも統計的な有意差はなく、ウイルス量が致死率と相関するかどうかは不明でした。
以前のSARS-CoVでは、年齢はウイルス量と相関しており、免疫の老化が免疫反応の減弱を引き起こすと考えられています。
・SARS-CoV-2 RNA は20日以上経っても検出される場合があり、これはMERSCoV、SARS-CoV感染症でもよく認められた現象とのこと。
・本研究ではウイルス量は血清抗体価と負の相関を認めた。また、発症から6日で抗体上昇を認めた症例が重症化した例もあり、抗体価の高さは重症度と相関しなかった。
以前のSARS-CoV感染症の際は、死亡症例では回復症例よりも急速な抗スパイク抗体反応が起こっており、続発性のB細胞性免疫の減衰と中和抗体反応の阻害が認められていた。
SARS-CoV感染症の真猿類モデルでは抗スパイクIgG抗体が肺の炎症反応を促進し、急性肺傷害を引き起こしていた。一方で抗スパイク抗体はFcγレセプター経由で起こるマクロファージによる創傷治癒に貢献していた。
→(感想)
このIgG抗体が既に獲得していた免疫応答(例えば新型でないコロナウイルスに対する抗体)の反映の可能性もあるのかなと推測しつつ、ELISA法の精度、特に特異度やバックグラウンドの調整を行っているかなどについて、そのへんもまた論文を読み込む必要がありますね。
しかし、このIgMより先に上昇するIgGが本当にCOVID-19の抑止力になるのならば、そして既に持っている獲得免疫であるのならば…
(2020年5月11日 追記)
迅速診断キットとして注目されるイムノクロマト法について論じてある文献について紹介します。現時点でどの程度の信頼度があるかを把握するために読んでみました。
PCR検査の感度の問題や、検体採取の問題を克服するためIgM、IgGの抗体検査を組み合わせて診断することの有用性を述べた文献です(Impact factor 2.049)。
<主旨>
・以前のSARS-CoV感染症に関する研究においてIgMは血清中に3から6日で検出され、IgGは8日後から検出されたとあり、同様の抗体検出を見込んで解析を行っていた。
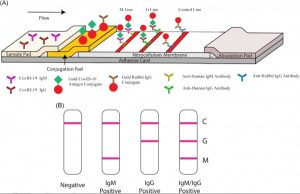
・抗体検出の方法はlateral flow immunoassay;イムノクロマトグラフィー法。患者血清を用い、15分以内で判定。
・抗原(MK201027)はSARS-CoV-2のRBDスパイク蛋白を設定し、その抗原に対するヒトIgM、IgG抗体の有無をイムノクロマト法で検出するモデル。Jiangsu Medomics Medical Technologies製造(Nanjing, China)。
・感度、特異度について
・多施設の解析であり、そのうちの武漢の1施設における58症例では発症から8日から33日時点での血液サンプルの解析とのこと。感染時期における抗体価の推移については未検討。
・緊急時のため、他のウイルスに対するIgM、IgG抗体の干渉については十分な検討ができていないとの考察あり
・この他にも中国企業で開発・製造される抗体検出キットはあるが詳細は不明とのこと。
(感想)
前回のELISA法による中和抗体検出の文献で生じた、IgM抗体より先に上昇するIgG抗体の謎についての答えは見つかりませんでした。
また、考察にもあるように新型コロナウイルスに対する抗体だけを検出しているわけでは無さそうですので、どの抗体検出キットを用いるのかは慎重な判断が求められそうです。
匂坂正孝 M.D., Ph.D.