形成外科の匂坂正信です。
こちらのお知らせの記事を利用して、
当院でどのような治療を行っているかを、ご紹介して参ります。
まずは、急いで治療を行った方が良い疾患、状態のものから掲載していきます。
1回目は、主に糖尿病の患者さまの足のゆび(趾と書きます)にできた傷が原因で、
それが骨髄炎に進行し、足の裏に一気に広がることがある病態と、
それを予防する治療について解説します。
特に糖尿病の方で、血糖値のコントロールがなかなか難しい方に起きることが多いものになります。
※より具体的に、写真付で解説したものも、
最近公開しました。軟膏だけでは治療が停滞されている患者さまは、ぜひ参考にされてみて下さい。
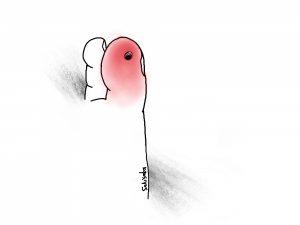
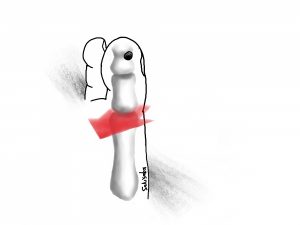
図のような「瘻孔」といわれる穴が、皮膚に空いたまま、
歩行を続けていると感染を起こしたり、皮膚が紫色~黒く変色してくる場合があります。
皮膚が赤くなり、腫れた場合は感染です。穴から黄色く濁った液体(膿)が出てくることがあります。
皮膚が紫色~黒色に変化してきた場合は、壊疽(えそ)に陥った状態です。
糖尿病の末期には足先に血を送る動脈も細くなり、詰まってしまうことがあります。
そのような条件の所に、感染がきっかけとなり、
皮膚にギリギリ届いていた血流が、感染の腫れのために途絶してしまうと、
血が通わなくなった皮膚が壊死してしまい、こうなります。
閉塞性動脈硬化症というのが、下肢の動脈が細くなったり、詰まった状態で、
それに傷がある状態のことを、重症下肢虚血といいます。
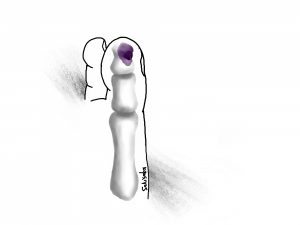
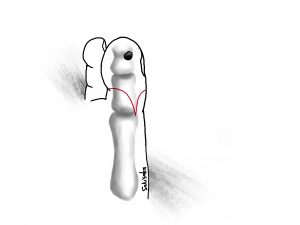
このような場合に骨がどうなっているかと言いますと、
瘻孔が開いているすぐ下の骨が、骨髄炎によって溶けてしまっていることがあります。
骨髄炎の感染(細菌)を、どうにか体が排除しようと皮膚に穴をあけて、
外との交通を作った結果、瘻孔があいたのです。
ここで大きな問題があり、
糖尿病の方は網膜症によって「目が見えづらく」、
また末梢神経障害によって「傷の痛みを感じない」場合があります。
そのような方が、この傷を放置して歩き続けていますと、
一気に感染が足の裏に広がっていくリスクがあります。
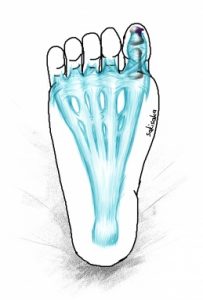
というのも、足の裏には足底腱膜といわれる膜があり、これが足のゆびにまでつながっています。
腱で出来た組織は、血の巡りが無いため、そこに細菌がくっついたまま歩き続けてしまうと、
感染が一気にひろがってしまうことがあます。
血流がある組織の場合は、白血球が血液に乗ってやってきて、細菌を倒してくれますが、
血流が届きにくい組織では細菌が広がりやすいのです。
感染があるときには、抗生剤治療や、処置も大事ですが、
何より、歩かないで安静にしてもらい、
足をベッドの上にあげて生活してもらうことが必須となります。
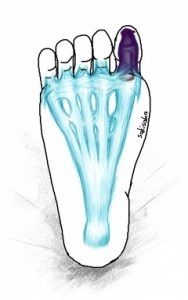
もし上の図のように、あと少しで足底腱膜に感染が及びそうになってしまった場合は、
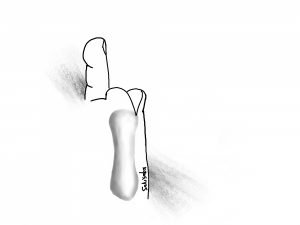
ここで足のゆびを切らざるを得ないことがあります。
具体的には、局所麻酔での手術となり、
皮膚を切開し、感染した骨に到達し、
感染源を切除した後に、
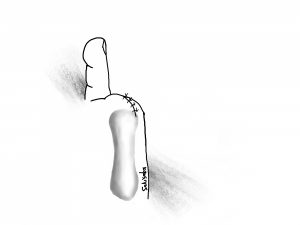
皮膚を縫合します。
縫合できる時もあれば、
閉じてしまうと感染がぶり返してしまう可能性が高い時もあります。
その場合は、まずは縫合して閉じずに、
開けたまま、「開放創」という状態で治していくこともあります。
足のゆびを切断するとなると、
患者様が受けるショックは相当なものになります。
私もそうならないように、
「可能な限り早期に、小さい傷の内に治せるよう」
傷の治療に当たっています。
しかし、ゆびの切断に踏み切らなければいけないタイミングがあります。
それを患者さまやご家族が、少しでもご納得いただける助けになるよう、
今回の記事を作成しました。
今回の治療は、当院では局所麻酔を用いた足関節ブロックで可能です。
術後は感染の程度に応じて、
自宅で安静にしてもらい、抗生剤の内服をしながら外来通院してもらうか、
入院して点滴での抗生剤投与をしていくかを判断いたします。